Ortopeda
Konsultacje prywatne:
lek. Karol Blok - specjalista ortopedii i traumatologii narządu ruchu
lek. Piotr Bondarenko - specjalista ortopedii i traumatologii narządu ruchu
Diagnozujemy i leczymy m.in. :
- stany zapalne układu ruchu (zapalenia ścięgien, stawów, kaletek itd.)
- ostre i przewlekłe bóle kręgosłupa
- zespoły przeciążeniowe układu ruchu (łokieć tenisisty, łokieć golfisty, kolano skoczka)
- stany urazowe i pourazowe (stłuczenia, skręcenia, zwichnięcia, złamania)
- zespoły uciskowe nerwów obwodowych (zespół cieśni kanału nadgarstka, zespół kanału Guyona, zespół rowka nerwu łokciowego)
- zmiany zwyrodnieniowe stawów, obrzęki kolan i stawów, wady postawy
Wykonujemy zabiegi :
- blokady stawowe
- punkcje stawowe
- podanie kwasu hialuronowego
- osocze bogatopłytkowe (PRP)
- terapia orthokine
- zespół cieśni nadgarstka
- palce trzaskające
- przykurcz Dupuytrena
- wycięcie ganglionu
Kwas hialuronowy
W przypadku uszkodzenia stawu (w wyniku jego urazu lub choroby zwyrodnieniowej) elastyczność i lepkość mazi stawowej obniża się, co zmniejsza ruchomość stawu, wywołuje bóle i powoduje destrukcję chrząstki stawowej.
Uzupełnienie mazi stawowej przez wstrzyknięcie do stawu oczyszczonego kwasu hialuronowego (Biolevox Ha) poprawia jej elastyczność i lepkość, w wyniku czego już po pierwszym cyklu leczenia zwiększy się ruchomość stawu oraz zmniejszy poziom odczuwanego bólu będącego skutkiem degeneracji chrząstki stawowej.
Efekty kuracji utrzymują się przez wiele miesięcy.
O ilości iniekcji w terapii decyduje lekarz specjalista.

PRP (Platelet Rich Plasma) OSOCZE BOGATOPŁYTKOWE
Metoda iniekcji osocza bogatopłytkowego stosowanego w ortopedii opiera się na wykorzystaniu zdolności organizmu do regeneracji.
Stymulowanie własnych komórek do regeneracji jest możliwe dzięki pobraniu naszej własnej krwi. Próżniowo pobierane jest od 1 do 3 probówek.
W probówce laboratoryjnej, odwirowuje się krew, oddzielając bogatopłytkowe osocze od czerwonych krwinek. PRP podaje się za pomocą iniekcji dostawowej lub okołostawowej (czyli za pomocą zastrzyków), w razie potrzeby pod kontrolą USG.
Zabieg przeprowadzany w gabinecie jest szybki i bezpieczny dla pacjenta, ponieważ dzięki zastosowaniu czynników z własnej krwi wykluczona jest u niego reakcja uczuleniowa.
Skuteczność działania osocza bogatopłytkowego w ortopedii.
PRP działa poprzez aktywację płytek krwi zawartych w bogatopłytkowym osoczu do produkcji specyficznych czynników wzrostu.
Efektem jest pobudzenie procesów regeneracji tkanek, tworzenie nowych naczyń krwionośnych oraz produkcja kolagenu.
Dzięki tej metodzie można odtwarzać uszkodzone tkanki i struktury w przypadkach takich, jak:
- łokieć tenisisty,
- łokieć golfisty,
- opóźniony zrost kości,
- ostrogi piętowe,
- kolano skoczka,
- uszkodzenia ścięgien i mięśni,
- zwyrodnienie ścięgna Achillesa.
Terapia Orthokine®



Orthokine jest w pełni autologiczną, skuteczną, bezpieczną i popartą badaniami klinicznymi formą leczenia.
Na czym polega terapia?
Polega na podaniu pacjentowi w postaci wstrzyknięcia jego własnych namnożonych, skoncentrowanych białek przeciwzapalnych wytworzonych z krwi od niego wcześniej pobranej. Nie wprowadza się do organizmu żadnych obcych substancji, a jedynie białka pochodzące z własnej krwi pacjenta. Stosowana jest od 1998 roku. W ponad 500 licencjonowanych ośrodkach na całym Świecie wykonano już ponad 500 tysięcy wstrzyknięć surowicy.
Terapia Orthokine® powoduje:
- Zahamowanie/spowolnienie procesu zapalnego stawów charakterystycznego dla zmian zwyrodnieniowych
- Zahamowanie/spowolnienie niszczenia chrząstek i tkanek
- Zahamowanie stanu zapalnego nerwu i jego otoczenia w przypadku bólu pleców uszkodzeń nerwów w przypadku bólu pleców
- Bezpośrednie oddziaływanie na miejsce bólu: ograniczenie i zmniejszenie nasilenia bólu
- Poprawę funkcji mięśni i ścięgien po przebytych urazach
Skuteczność terapii Orthokine®:
Skuteczność terapii Orthokine® oraz jej tolerancja przez pacjentów zostały sprawdzone klinicznie i potwierdzone naukowo w badaniach klinicznych. Ta naturalna, biologiczna metoda leczenia stanowi przykład zastosowania biologii molekularnej w ortopedii. Dokładna obserwacja pacjentów w wieloletnich badaniach, wyniki testów przedklinicznych i badań klinicznych, doświadczenia lekarzy potwierdzają skuteczność i dobrą tolerancję terapii Orthokine® przez pacjentów.
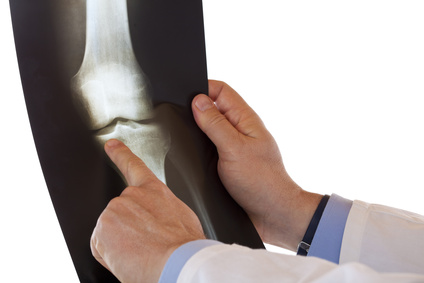
Zespół cieśni nadgarstka
Co to jest zespół cieśni nadgarstka?
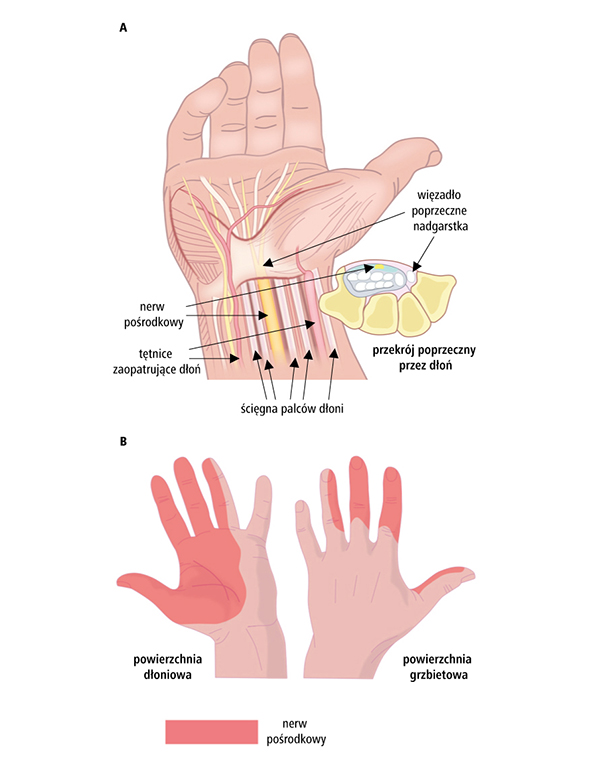
Zespół cieśni nadgarstka to zbiór objawów związany z uciskiem na nerw pośrodkowy przebiegający w kanale nadgarstka (zob. rycinę poniżej). Choroba ta należy do neuropatii uciskowych, co oznacza, że za niekorzystne zmiany w nerwie odpowiada ucisk mechaniczny.
Zabieg chirurgiczny.
Podczas zabiegu chirurgicznego uwolniony zostaje kanał nadgarstka poprzez przecięcie zwyrodniałego troczka zginaczy, który powoduje ucisk na nerw pośrodkowy. Łagodzi to objawy zespołu cieśni nadgarstka.
Nacięcie wykonuje się u podstawy dłoni. To pozwala lekarzowi zobaczyć poprzeczne więzadło nadgarstka (troczek zginaczy). Po przecięciu więzadła rana po operacyjna jest zaszywana szwami skórnym.
Zabieg odbywa się to w znieczuleniu miejscowym, po zabiegu możesz wrócić do domu tego samego dnia.
Czego można się spodziewać po zabiegu chirurgicznym:
Po zabiegu ręka jest owinięta. Szwy są usuwane po ok. 10 dniach. Ból i drętwienie mogą ustąpić zaraz po zabiegu lub może to potrwać kilka miesięcy. Staraj się unikać intensywnego korzystania z ręki przez okres do 3 miesięcy.
Jeśli masz zabieg na dłoni dominującej i wykonujesz powtarzające się czynności w pracy, możesz wrócić do pracy za 6 do 8 tygodni. Powtarzające się ruchy to pisanie na komputerze lub praca na linii montażowej. Jeśli operacja była z drugiej strony i nie wykonujesz powtarzających się czynności w pracy, możesz być w stanie wrócić do pracy w ciągu 4 tygodni.
Kiedy rozważna jest operacja zespołu cieśni nadgarstka:
Jeżeli objawy są obecne po długim okresie niechirurgicznego leczenia. Ogólnie rzecz biorąc, zabieg chirurgiczny jest rozważany jeżeli ostrzyknięcie sterydemi i kilku tygodniowe odciążenie nadgarstka nie daje efekt terapeutycznego.
Jeżeli badanie EMG wykaże uszkodzenie nerwów zabieg operacyjny jest niezbędny.
Poważne objawy (takie jak długotrwała utrata czucia lub koordynacji w palcach lub dłoni lub brak siły w kciuku) ograniczają codzienne czynności.
Uszkodzenie nerwu pośrodkowego (widoczne w wyniku badania EMG i utrata funkcji dłoni lub palca) grozi nieodwaracalną utratą sprawności.
Guzy lub inne narośla muszą zostać usunięte.
Po zabiegu operacyjny
Większość osób zaraz po zabiegu chirurgicznym zespołu cieśni nadgarstka odczuwa mniejsze lub nie odczuwa żadnych objawów bólu i drętwienia dłoni.
W rzadkich przypadkach mogą powracać objawy bólu i drętwienia (najczęstsze powikłanie) lub może dojść do tymczasowej utraty siły podczas szczypania lub chwytania przedmiotu, z powodu przecięcia poprzecznego więzadła nadgarstka.
Jeśli mięśnie kciuka zostały poważnie osłabione lub przecięte, siła i funkcja dłoni mogą być ograniczone nawet po operacji.
Trzaskający palec
Schorzenie polega na zapaleniu pochewki ścięgna zginacza palca ręki. Tkanka, otaczająca ścięgna zginające palce, ulega znacznemu zgrubieniu, co uniemożliwia swobodne przesuwanie się ścięgien. Objawia się to niemożnością swobodnego wyprostowania palca. Początkowo dolegliwość występuje po okresie odpoczynku, najczęściej rano, a wraz z rozwojem choroby, po każdym jego zgięciu. Występuje również obrzęk u podstawy palców. Palec zatrzaskujący prostujemy „na siłę” z towarzyszącym bólem i charakterystycznym trzaskiem.
Zabieg chirurgiczny- palec trzaskający
Opis zabiegu:
Operację wykonuje się w polu niedokrwionym uzyskanym przez założenie opaski uciskowej na ramię. Zabieg polega na chirurgicznym przecięciu lub usunięciu zmienionej zapalnie pochewki ścięgna zginacza palca i spowodowaniu swobodnego ruchu ścięgna zginacza palca.
Wykonanie operacji trzaskającego kciuka nie gwarantuje ustąpienia dotychczasowych dolegliwości. Ostateczny efekt leczenia jest ściśle powiązany z przestrzeganiem zaleceń lekarskich i wykonaniem pełnego cyklu zabiegów rehabilitacyjnych indywidualnie dostosowanych dla każdego pacjenta.
Po zabiegu:
- Rękę przez kilka dni można nosić na temblaku - zmniejszy to obrzęk dłoni i ból.
- Przez kilka dni możliwe jest odczuwanie bólu dłoni i drętwienie palców – zalecane są leki przeciwbólowe – zgodnie z posiadaną informacją o dawce leku i sposobie jego przyjmowania.
- Po operacji powinien ustąpić ból nocny dłoni.
- W pierwszej dobie po operacji występuje lekkie przekrwienie opatrunku.
- Na drugi dzień po operacji należy rozpocząć ćwiczenia operowanego palca trzaskającego, na tyle, na ile pozwala opatrunek. Zapobiega to sztywności palców oraz powstawaniu obrzęku dłoni. Należy również ćwiczyć łokieć i bark.
- Szwy zdejmowane są w ok. 10 dobie po operacji. Do tego momentu należy starać się nie opuszczać dłoni w dzień i w nocy.
- Należy oszczędzać operowaną rękę przez 6 tyg. (nie wykonywać prac wymagających siłowego chwytu ręki).
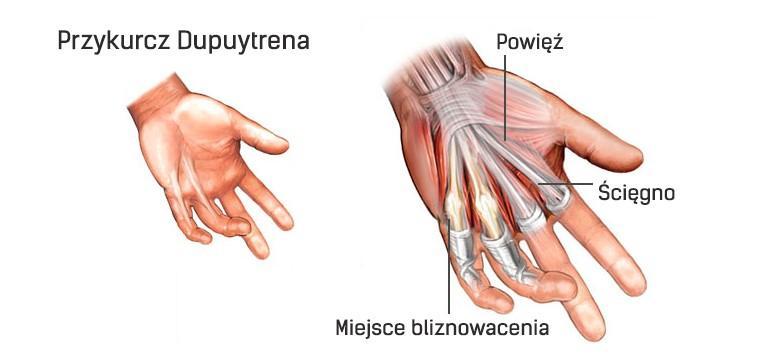
Przykurcz Dupuytrena
Jest to przykurcz zgięciowy palców, występujący znacznie częściej u mężczyzn. Najczęściej dotyczy dłoniowej powierzchni ręki. W około 25-60% przypadków jest on uwarunkowany genetycznie. Charakteryzuje się pojawieniem drobnego guzka bądź zgrubienia w obszarze dłoni.
Leczenie:
Przywrócenie dłoni do sprawności (bądź zmniejszenie stopnia przykurczu) jest możliwe tylko w wyniku zabiegu. Jest on wykonywany w znieczuleniu miejscowym bądź ogólnym. W charakterze znieczulenia występuje opaska uciskowa, wywołująca efekt niedokrwienia operowanej kończyny.
Chirurg ortopeda wycina/przecina przerośnięte pasma, wywołujące skurcze. Ranę zamyka szwami i zabezpiecza opatrunkiem (niekiedy korzysta z szyny gipsowej). Jeżeli istnieje potrzeba drenowania rany pooperacyjnej, pod skórę wprowadzana jest rurka, która odprowadza krew do plastikowej butelki (dren usuwany jest w dzień po zabiegu). Szwy i unieruchomienie usuwa się po ok. 2 tygodniach. Rekonwalescencja trwa ok. miesiąca.
Powikłania zabiegowe:
- krwiaki i obrzęki dłoni,
- martwica skóry w okolicy rany pooperacyjnej,
- infekcje,
- ograniczenie ruchomości stawów dłoni,
- przewlekłe bóle w miejscu pooperacyjnym,
- uszkodzenie nerwów,
- nawrót schorzenia (jeżeli było operowane w późnym stadium).
Rehabilitacja:
Ćwiczenia dłoni pełnią kluczową rolę w powrocie do pełnej sprawności po operacji. Pozwalają na regenerację tkanek, redukcję blizn i odzyskanie ruchomości palców. Rehabilitację można też wdrożyć na wczesnym etapie przykurczu, aby zapobiec jego dalszemu rozwojowi.
Wycięcie ganglionu
Co to jest ganglion?
Gangliony (torbiele galaretowate) są najczęściej występującymi guzkami w obrębie dłoni. Nie są zmianami złośliwymi i w większości przypadków są nieszkodliwe. Występują w różnych lokalizacjach, ale najczęściej tworzą się na grzbietowej powierzchni nadgarstka. Ganglion na pierwszy rzut oka może wyglądać jak wystająca kość nadgarstka. Gangliony wymagają diagnostyki USG nadgarstka lub ręki.
Gangliony są wypełnione płynem i w krótkim czasie mogą się pojawić, zniknąć, bądź zmienić swój rozmiar. W wielu przypadkach torbiel galaretowata nie wymaga leczenia, ale zawsze wymaga weryfikacji lekarskiej. Jednakże, jeśli torbiel jest bolesna, zaburza ruchomość lub stanowi defekt kosmetyczny, istnieje kilka możliwości leczenia.
Leczenie ganglionu:
Podstawą leczenia ganglionu jest likwidacja stanu zapalnego powstającego w obrębie stawu. Pierwszym krokiem powinno być odciążenie poprzez ograniczenie ruchu w miejscu, w którym powstaje zmiana, na przykład za pomocą temblaka, szyny lub ortezy.
Kolejnym krokiem w leczeniu ganglionu jest jego punkcja i opróżnienie zmiany z zalegającego płynu wraz z podażą kortykosteroidów, co daje możliwość zarośnięcia i powstania wewnętrznej blizny. Zabieg ten wykonuje się w warunkach sterylnych, w znieczuleniu i jeśli istnieje potrzeba to pod kontrolą USG. Uważa się jednak, że zabieg nie jest do końca skuteczny.
Jeśli leczenie zachowawcze nie przynosi rezultatów lub po jego zastosowaniu następują nawroty, może być konieczne chirurgiczne usuwanie ganglionu. Podczas zabiegu zostaje wycięty fragment torebki stawowej lub ścięgnistej. Operacja ganglionu przeprowadzana jest w znieczuleniu miejscowym z niewielkim nacięciem skóry. Po jej przeprowadzeniu staw unieruchamia się na kilka dni. Powrót do normalnej aktywności następuje po około 6 tygodniach, a w okresie pooperacyjnym wykonuje się zabiegi fizjoterapeutyczne.
Zapraszamy do zapoznania się z cennikem - zobacz cennik
